- Связаны ли проблемы с кожей с употреблением молочных продуктов. Нужно ли всем перестать пить молочку
- Выпадение волос и повышенный пролактин
- Всегда ли нужно снижать повышенный пролактин с помощью лекарств
- Как проверить уровень пролактина
- Десять главных «нельзя» при варикозе
- Десять главных «нельзя» при варикозе
- Среди запрещенных:
- Какие упражнения нельзя делать при варикозе ног:
- Неправильное питание — причина хронического закисления организма
- Псевдоаллергическая пищевая непереносимость
- Пищевые добавки, способные вызвать реакции пищевой непереносимости:
- Непереносимость пищи, обусловленная дефицитом пищеварительных ферментов
- Психогенная непереносимость пищи
- Принципы диагностики пищевой непереносимости
Молоко в организме взрослого человека не переваривается из-за недостатка фермента, переваривающего лактозу. Таким образом, возникает воспалительный процесс.
Связаны ли проблемы с кожей с употреблением молочных продуктов. Нужно ли всем перестать пить молочку

«Ну, в чем проблема? Почему на коже появляются черные точки? Я ем хорошо, но пью 700 мл молока в день, особенно в жару, потому что оно утоляет жажду. Косметика дорогая, хорошая. Есть уже все перепробовала ультрамодные средства по уходу и ничего не помогает, прыщи все равно появляются…»
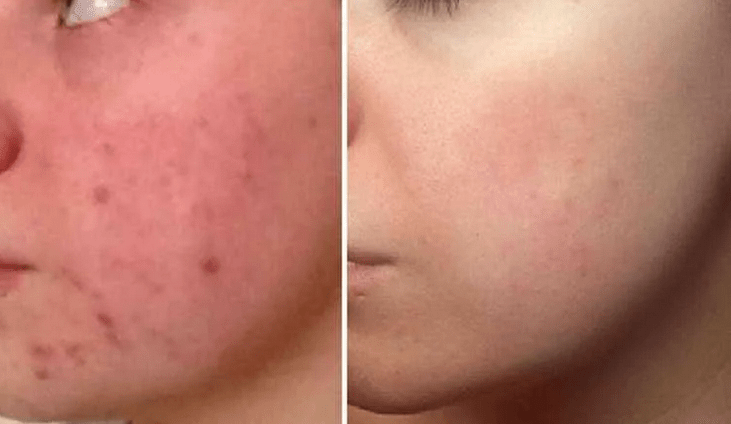 Фото до и после отмены молочных продуктов и продуктов, содержащих лактозу (молочный сахар)
Фото до и после отмены молочных продуктов и продуктов, содержащих лактозу (молочный сахар)
Это часто случается со взрослыми, которые пьют молоко. Дело в том, что молоко в организме взрослого человека не всасывается из-за отсутствия фермента, переваривающего лактозу. Следовательно, этот белок чужероден нашему организму, а значит, возникает воспалительный процесс. Кроме того, молоко сохраняет химические вещества и гормоны, которые съела корова, и это изменяет наш гормональный баланс.
 Фото из открытых источников
Фото из открытых источников
Пролактин — гормон гипофиза, повышенный уровень которого приводит к выпадению волос.
Выпадение волос и повышенный пролактин
Волосяные фолликулы являются прямой мишенью и источником пролактина, то есть они экспрессируют не только функциональные рецепторы пролактина, но и сам гормон. Учитывая, что в среднем на теле человека насчитывается около 5 миллионов волосяных фолликулов, в целом они могут быть значительным источником пролактина.
Многочисленные исследования показали, что значительное повышение уровня пролактина в крови снижает пролиферацию (рост и деление клеток), вызывает апоптоз (запрограммированную смерть) кератиноцитов волосяного фолликула. Это приводит к отчетливому торможению роста волос и стимуляции преждевременного входа волосяных фолликулов в фазу выпадения волос.
Помимо прямого действия пролактина на фолликул, этот гормон также оказывает косвенное влияние на волосы — за счет увеличения выработки андрогенов в коре надпочечников.
Обычно фолликулы в затылочной области нечувствительны к действию таких гормонов, как андрогены. Но пролактин способен вызывать катаген (фазу перехода от активного роста волос к их покою) также в этой гормонально-независимой области кожи головы. Следовательно, повышенный уровень пролактина может привести как к широко распространенному телогенному выпадению волос, так и к выпадению волос по женскому типу — AGA.
также было показано, что нейроэндокринные факторы опосредуют вызванное стрессом воспаление акне. Волосяные фолликулы и сальные железы экспрессируют функциональные рецепторы гормонов, связанных со стрессом, включая пролактин. Результатом является модуляция метаболизма андрогенов в сальных железах, и эти активированные андрогены могут также усугубить вызванное стрессом выпадение волос.
Таким образом, по результатам исследований можно сделать вывод, что волосяные фолликулы кожи головы, находящиеся в фазе анагена, очень чувствительны к опосредованным пролактином тормозным сигналам.
Это имеет клиническое значение, поскольку объясняет разумный механизм увеличения процента волос в телогене при наличии гиперпролактинемии, а также стимулирует поиск новых терапевтических стратегий для управления стрессом и гормональным выпадением волос, например, у женщин и мужчин. Например, путем разработки лекарств — антагонистов рецепторов пролактина.
Всегда ли нужно снижать повышенный пролактин с помощью лекарств
Повышение уровня пролактина может быть физиологическим состоянием — реакцией на стресс, переутомление, следствием приема лекарств и многих других факторов. В таких случаях снижение пролактина препаратом не всегда целесообразно. Гиперпролактинемия может возникнуть из-за увеличения биологически неактивного пролактина — макропролактина. Если говорить о выпадении волос, то повышение уровня пролактина за счет макропролактина не приведет к усилению выпадения волос и появлению других симптомов гиперпролактинемии. И наоборот, те же препараты, которые снижают уровень пролактина, будут стимулировать выпадение волос.
Как проверить уровень пролактина
Для определения уровня пролактина необходим анализ крови на этот гормон. В сомнительных случаях (с увеличением в 1,5-2 раза) может определяться не только мономерный пролактин (биологически активный), но и биологически неактивный макропролактин, или биг-пролактин. Это помогает дифференцировать ряд патологических состояний.
При выраженном повышении уровня пролактина может потребоваться МРТ гипофиза.
Обратившись к эндокринологу, вы определите причину повышения пролактина, а также выявите необходимость его снижения и вероятность воздействия на волосы.
Десять главных «нет» варикозному расширению вен Новости Международного центра охраны здоровья.
Десять главных «нельзя» при варикозе
Варикозное расширение вен — патология, требующая постоянного наблюдения и соблюдения врачебных рекомендаций. Симптомы заболевания (увеличение просвета сосудов, истончение их стенок, гиперемия) будут прогрессировать, если не исключить все провоцирующие факторы.
Что невозможно при варикозном расширении вен — один из главных вопросов, который интересует пациента. Несоблюдение основных ограничений может привести к снижению эффективности терапии.
Десять главных «нельзя» при варикозе
1. Нельзя полагаться на мази и таблетки. Не существует чудодейственных мазей и волшебных таблеток от варикозного расширения вен. Есть препараты, облегчающие кровоток, есть вещества, укрепляющие сосудистую стенку, но все это временные средства, которые можно использовать в дополнение к основному лечению. Облегчить состояние: с помощью лекарств можно снять отек, боль, но не нормализовать состояние вен.
2. Нельзя заниматься самолечением. Варикозное расширение вен — это состояние, которое нельзя вылечить само по себе или которое пройдет само по себе. Проблема не исчезнет, поэтому, если у вас есть признаки варикозного расширения вен, вам необходимо обратиться к врачу
3. Пиявками не вылечишься. Существует твердое мнение, что пиявками можно лечить варикозное расширение вен. Мы не рекомендуем вам пробовать этот метод. По крайней мере, обратитесь за консультацией к специалисту, в данном случае к флебологу. Да, пиявки выделяют вещества, снижающие свертываемость крови. Это облегчает кровоток, но не влияет на варикозное расширение вен. Секрет пиявки не укрепляет венозную стенку и не приводит к нормализации состояния сосудов.
4. Не следует время от времени надевать компрессионные чулки. Основное требование к пациенту с варикозным расширением вен — ношение компрессионных чулок. Это помогает нормализовать кровообращение, а если вы прошли курс лечения (например, склеротерапию), компрессионные чулки помогут вам лучше восстановиться. Носить чулки или колготки необходимо точно так, как рекомендовано врачом: если вы будете делать это время от времени, терапевтический эффект будет нулевым. Конечно, надеть майку сложно, и в теплое время года в ней неудобно ходить, но все эти моменты можно обсудить с флебологом и подобрать наиболее удобный вариант.
5. Если вам рекомендована операция, откладывать ее нельзя, врачи отмечают, что варикозное расширение вен никогда не проходит само по себе и со временем состояние вен только ухудшается. Поэтому, если флеболог посоветовал вам сделать операцию сейчас, не стоит откладывать ее.
6. Массаж при варикозном расширении вен не улучшает состояние, кроме того, массаж при варикозном расширении вен не показан и может негативно сказаться на ногах. Особенно массаж, который делается с силой, растиранием, сдавливанием ног. И хотя многие пациенты замечают, что после массажа они чувствуют облегчение, это может быть связано с уменьшением отека после процедуры. Но в долгосрочной перспективе массаж может негативно сказаться на здоровье вен. Особенно, если речь идет о специфических массажах, таких как медовый, баночный, вакуумный, антицеллюлитный.
7. И даже в баню ходить не рекомендуется. Да, при варикозном расширении вен показан контрастный душ: перепад температур «тренирует» сосудистую стенку. Однако температурный контраст, который обычно возникает в ванне, слишком велик и может отрицательно сказаться на венах. Поэтому, если у вас диагностировано варикозное расширение вен, о турецкой бане лучше всего забыть. Или отложите, пока венозные проблемы не исчезнут. Диагноз варикозного расширения вен не означает, что здоровый образ жизни окончен. Это хроническое заболевание, которое, тем не менее, хорошо изучено. Серьезные операции по удалению вен, которые проводились несколько десятилетий назад, остались в прошлом: сегодня преобладают малоинвазивные операции, которые щадяще воздействуют на вены. А потом соблюдайте профилактические меры.
8. Какие продукты нельзя употреблять при варикозном расширении вен:
- Сладкое и мучное. Речь идет не об их полном исключении из рациона, а об ограничении их потребления. Чрезмерное употребление сладостей, кексов может привести к ожирению и, как следствие, к увеличению нагрузки на сосуды ног.
- Животные жиры. Ограничено потребление сливочного масла, жареных мясных блюд. Холестерин, содержащийся в этих продуктах, вызывает нежелательные изменения в сосудистом русле.
- Соленая и острая еда. Употребление продуктов этой категории приводит к задержке воды в организме и образованию отеков. Это, в свою очередь, увеличивает нагрузку на сосудистое русло, что категорически не допускается при варикозном расширении вен на ногах.
- Алкоголь. Вопреки мнению о благотворном влиянии алкоголя на сосуды, его нельзя пить при сильном варикозном расширении вен. Прием спиртосодержащего напитка приводит к кратковременному расширению, затем к длительному спазму сосудов. Тонкие стенки варикозного расширения вен могут не справиться с этой нагрузкой — вены повреждаются и начинают кровоточить. Также не рекомендуется употребление алкоголя из-за повышенного риска образования тромбов.
- Кофе. Напиток ослабляет перистальтику кишечника и может вызвать запоры, что крайне нежелательно при варикозном расширении вен прямой кишки (геморрое). Если отказаться от кофе крайне сложно, прием ограничивается 2 чашками в день.
- Цикорий. Это растение активно используют как безвредный заменитель кофе. Однако не все пациенты знают, почему при варикозном расширении вен нельзя пить не только кофе, но и цикорий. Употребление напитка из этого растения приводит к разжижению крови, расширению уже истонченных кровеносных сосудов и увеличению проницаемости стенок. Это значительно увеличивает риск кровотечения из пораженных вен. По этой причине не рекомендуется пить цикорий в больших количествах при варикозном расширении вен.
- Сельдерей. Несмотря на то, что растение входит в список диетических продуктов, его употребление нежелательно при венозной патологии. Ответ, почему нельзя использовать сельдерей при варикозном расширении вен, заключается в его воздействии на сосуды, как и цикорий.
9. Не все физические упражнения подходят при повреждениях вен. Чтобы понять, каким видом спорта нельзя и даже опасно заниматься при варикозном расширении вен, следует обратить внимание на наличие в нем энергетических или ударных нагрузок.
Среди запрещенных:
- гиревой спорт;
- бег — спринт, марафон;
- футбол, волейбол — разрешены на начальном этапе, но при условии перевязки нижних конечностей.
Подъем грузов с большим весом в положении стоя противопоказан не только при варикозном расширении вен нижних конечностей, но и при поражении вен прямой кишки. Силовые упражнения могут привести к выпадению, а значит, и к нарушению геморроя. В таких случаях может потребоваться экстренная операция.
Какие упражнения нельзя делать при варикозе ног:
10. Нельзя принимать гормональные препараты без рецепта
В основном это касается женщин, использующих оральные контрацептивы. Некоторые препараты для предотвращения беременности являются гормональными. Их использование приводит к сгущению крови и, следовательно, создает дополнительный риск тромбоза. Гормональные противозачаточные препараты следует принимать только после согласования с врачом.
Записаться на прием к нашему флебологу можно, позвонив в колл-центр: + 7-495-981-23-45
Если вы хотите быть здоровым, соблюдайте (кислотно-щелочной) баланс. Когда в пище преобладают компоненты, образующие серную кислоту или органические кислоты…
Неправильное питание — причина хронического закисления организма
Питание современного человека характеризуется дисбалансом ионов водорода и бикарбоната, что вызывает системный метаболический ацидоз (закисление), существующий на протяжении всей жизни и легкий, вызывающий болезнь (патогенный).
По данным антропологов, рацион древних людей состоял на 1/3 из нежирного мяса и на 2/3 из растительной пищи. В этих условиях пища была исключительно щелочной.
Кислотная нагрузка пищи древнего человека составляла в среднем минус 78.
Ситуация кардинально изменилась с появлением аграрной цивилизации, когда люди стали употреблять много зерновых культур, молочные продукты и жирное мясо домашних животных.
Но особенно резкие изменения в питании произошли в конце 20-го века, когда промышленно обработанные кислые продукты заполнили рацион.
Эти изменения в составе диеты были названы факторами риска в патогенезе болезней цивилизации: атеросклероза, гипертонии, остеопороза, диабета 2 типа.
Кислотная нагрузка пищи современного человека составляет плюс 48.
Диета современного мужчины богата насыщенными жирами, простыми сахарами, поваренной солью и содержит мало клетчатки, магния и калия. В нем преобладают рафинированные и полуфабрикаты, сахар, мучные изделия и многие полуфабрикаты.
Какая еда у современного человека? Это пицца, чипсы, глазированные сыры, чудесные молочные продукты, сладости, безалкогольные напитки. Эта еда имеет кислую ценность. Организм постоянно стремится сбалансировать это соотношение, поддерживая строго определенный уровень pH. Этот параметр оказывает существенное влияние на все биохимические процессы в организме.
Пищевая непереносимость, причины, формы, факторы, способствующие формированию пищевой аллергии.
Псевдоаллергическая пищевая непереносимость
Чаще всего пищевая непереносимость протекает по механизмам псевдоаллергических реакций. Развитие псевдоаллергических реакций на пищевые продукты основано на неспецифическом высвобождении медиаторов (в основном гистамина) из клеток-мишеней аллергии.
Ложная пищевая аллергия, протекающая по механизмам псевдоаллергии, отличается от других реакций, связанных с пищевой непереносимостью, тем, что в ее реализации участвуют те же медиаторы, что и при истинной пищевой аллергии (гистамин, простагландины и др.), Но высвобождаются из клеток — мишени для аллергии неспецифическим образом. Гистамин — главный медиатор ложной пищевой аллергии.
известно, что развитие псевдоаллергической реакции на продукты питания вызывает ряд факторов: чрезмерное употребление продуктов питания, богатых гистамином, тирамином, гистаминолибераторами; чрезмерное образование гистамина из пищевого субстрата; повышенное всасывание гистамина при функциональной недостаточности слизистой оболочки желудочно-кишечного тракта; повышенное высвобождение гистамина из клеток-мишеней. Повышение уровня гистамина в крови при ложной пищевой аллергии может наблюдаться не только при увеличении поступления или его образовании в просвете кишечника, но и при нарушении его разрушения (инактивации).
Следовательно, при воспалительных заболеваниях желудочно-кишечного тракта секреция мукопротеинов, участвующих в инактивации гистамина, снижается. При некоторых заболеваниях печени резко снижается образование ферментов, разрушающих гистамин.
Чаще всего псевдоаллергические реакции развиваются после употребления в пищу продуктов, богатых гистамином, тирамином и гистаминолибераторами. В таблице 4 показаны наиболее распространенные продукты, богатые гистамином.
Таблица 4. Продукты, богатые гистамином
| Название блюд | Выход, г | Белки, г | Жиры, г | Углеводы, г |
| Завтрак | ||||
| Вареная рыба (хек, судак) | 85 | 16.0 | 4.6 | 0,0 |
| Картофельное пюре | 200 | 3.9 | 5,7 | 32,3 |
| Чай (суточная норма сахара) | 200 | — | — | — |
| Обед | ||||
| Кальцинированный творог | 100 | 13,8 | 11.1 | 8,8 |
| Запеченное яблоко | 100 | 0,3 | — | 23,3 |
| Обед | ||||
| Нежирный мясной бульон с тефтелями (не кладите хлеб при нарезке) | 500 | 8,4 | 5.0 | 5,4 |
| Котлеты из мяса на пару (без хлеба) | 100 | 13,7 | 12,8 | 0,02 |
| Бешамель на крахмале | 50 | 1.4 | 5,7 | 4,7 |
| Смешанный овощной гарнир (без муки) | 200 | 4.4 | 5,7 | 22,0 |
| Желе из фруктового сока | 125 | 2.3 | — | 23,4 |
| Полдник | ||||
| Вареное мясо без жира | 55 | 15,9 | 3,24 | — |
| Отвар шиповника | 200 | 0,7 | — | 4.3 |
| Обед | ||||
| Котлеты на пару (без хлеба) | 110 | 13,7 | 12,8 | — |
| Картофельное пюре | 200 | 5.9 | 5,7 | 32,3 |
| Гречневый пудинг с тертой рикоттой | 200 | 16,7 | 16,9 | 48,1 |
| Ты | 200 | — | — | — |
| Ночью, вечером | ||||
| Кефир | 200 | 5,6 | 7.0 | 9.0 |
| Весь день | ||||
| Хлеб из пшеничного крахмала | 200 | 9,6 | 22,0 | 209,9 |
| Сахар | 50 | — | — | 49,9 |
Псевдоаллергические реакции в виде крапивницы, головной боли, головокружения, диспепсических явлений, вегето-сосудистых реакций и др. они могут возникать при употреблении в пищу продуктов, богатых тирамином, чрезмерном синтезе тирамина кишечной флорой, дефиците фермента, разрушающего эндогенный тирамин. Тирамин оказывает выраженное действие на сосуды, всего 3 мг этого вещества могут вызвать головную боль у людей, страдающих мигренью.
В большом количестве тирамин содержит продукты, подвергающиеся ферментации (например, сыры, какао-бобы), красные вина и т.д. (см. Таблицу 5).
Таблица 5. Продукты, богатые тирамином
| Продукты | Содержание гистамина, мкг / г |
| Ферментированные сыры | |
| Ферментированные вина | ветры |
| Квашеная капуста | 160 (порция 250 г = 40 мг) |
| Сырые колбаски из ветчины и говядины | 225 |
| Печень свиная | 25 |
| Консервированный тунец | ветры |
| Филе анчоусов консервированное | 33 |
| Консервированная копченая икра сельди | 350 |
| Шпинат | 37,5 |
| Мясные продукты | 10 |
| Помидоры | 22 |
| Овощи | Следы |
| Свежий тунец | 5,4 |
| Свежие сардины | 15,8 |
| Свежий лосось | 7,35 |
| Филе сельди свежее | 44 год |
| Консервы | 10–350 |
| Продукты, посуда | Содержание тирамина, мкг / г |
| Пивные дрожжи | 15 000 |
| Маринованные сельди | 3030 |
| Сыр чеддер | 1466 |
| Французские сыры: камамбер бри грильяр | 20-86 180 516 |
Активностью по высвобождению гистамина обладают: яичный белок (содержащий овомукоид), панцирные морские животные, клубника, помидоры, шоколад, рыба, ветчина, ананас, этанол, арахис, злаки.
В последние годы участились псевдоаллергические реакции на примеси с высокой физической и биологической активностью (пестициды, фторированные соединения, хлорорганические соединения, соединения серы, кислотные аэрозоли, продукты микробиологической промышленности и т.д.), Загрязняющие пищевые продукты.
Часто причиной развития псевдоаллергической реакции на пищу является не сам продукт, а различные химические добавки, вводимые для улучшения вкуса, запаха, цвета и обеспечения срока хранения. К категории пищевых добавок относится большая группа веществ: красители, ароматизаторы, антиоксиданты, эмульгаторы, ферменты, загустители, бактериостатические вещества, консерванты и др. ореди наиболее распространенных пищевых красителей можно отметить тартразин, придающий продукту желто-оранжевый цвет; нитрит натрия, который сохраняет красный цвет в мясных продуктах и др. Глутамат натрия, салицилаты, особенно ацетилсалициловая кислота и др используются для консервирования.
Пищевые добавки, способные вызвать реакции пищевой непереносимости:
- консерванты: сульфиты и их производные (E220-227), нитриты (E249-252), бензойная кислота и ее производные (E210-219), сорбиновая кислота (E200-203);
- антиоксиданты: бутилгидроксианизол (E321), бутилгидрокситолуол (E321);
- красители: тартразин (E102), желто-оранжевый S (E110), азорубин (E122), амарант (E123), кошениль красный (E124), эритрозин (E127), алмазно-черный BN (E151), аннато (E160);
- ароматизаторы: глутаматы (E621-625).
Таблица 6. Продукты питания, которые часто содержат пищевые добавки, которые могут вызывать реакции непереносимости
| Тартразин | Сульфиты |
| Хлопья | Готовые салаты из помидоров, моркови, салата с заправкой |
| Макароны без яиц | Свежие фрукты |
| Замороженная выпечка | Сушеные фрукты (например, курага), сушеные овощи |
| Готовые смеси для приготовления теста | Вина, пиво, спиртные напитки, ликеры |
| Готовые коржи, пряники, пряники | Алкогольные и безалкогольные газированные напитки из виноградного сока, сидра, фруктовых соков и безалкогольных напитков |
| Шоколадные хлопья | Желе |
| Чипсы | Кристаллическая глюкоза и сироп |
| Готовая глазурь | Подготовлено к приготовлению |
| Некоторые разновидности мороженого | Картофель фри, чипсы |
| Карамель, драже, фантик | Колбасный фарш |
| Разноцветный зефир | Уксус |
| Цветные напитки и морсы | Маринады и соленья |
| Сыры | |
| Соусы | |
| Свежая рыба | |
| Креветки и другие морепродукты, консервы из моллюсков | |
| Консервы супы, сухие суповые смеси | |
| Лекарства |
Непереносимость пищи, обусловленная дефицитом пищеварительных ферментов
Гастроэнтерологи особенно часто встречаются с таким типом пищевой непереносимости. Дефицит протеолитических ферментов пищеварения и соляной кислоты развивается у пациентов с заболеваниями желудка, из которых наиболее распространен хронический гастрит, связанный с микробом Helicobacter pylori. При длительном течении болезни происходит атрофия главных желез желудка, снижение их секреторной активности. Еще более сильная атрофия слизистой оболочки желудка наблюдается при аутоиммунном гастрите.
Заболевания печени и желчевыводящих путей способствуют нарушению расщепления и всасывания пищевых жиров и жирорастворимых витаминов, а также часто являются причиной вовлечения в патологический процесс поджелудочной железы, которая, как известно, вырабатывает три группы ферментов, которые расщепляют белки, жиры и углеводы. Дефицит ферментов поджелудочной железы приводит к недостаточному расщеплению питательных веществ и, следовательно, вызывает симптомы пищевой непереносимости.
Заболевания тонкого кишечника, дисбактериоз (нарушение микробного спектра) кишечника приводят не только к нарушению расщепления всех питательных веществ (белков, жиров и углеводов), но и к нарушению их всасывания. Кроме того, увеличение проницаемости слизистой оболочки тонкой кишки способствует всасыванию высокомолекулярных соединений с антигенными свойствами, а также гистамина и тирамина. Таким образом, создаются условия для развития как пищевой аллергии, так и псевдоаллергии. Важную роль в этом процессе могут играть паразитарные заболевания и наличие простейших в кишечнике. По нашим наблюдениям, лямблиоз нередко являлся причиной поражения кожи.
Особое место в качестве причины непереносимости определенных продуктов питания занимает врожденный или приобретенный дефект синтеза фермента в кишечнике. Дефицит фермента может быть абсолютным, что является причиной резкой клинической картины пищевой непереносимости (вздутие кишечника, диарея, а у детей — задержка развития), или относительным, что приводит к стиранию клинических проявлений. Чаще всего наблюдается дефицит лактазы, которая расщепляет лактозу молочного сахара на два мономера — глюкозу и галактозу, при этом пациенты плохо переносят молоко. При дефиците трехалазы трегалоза не расщепляется, что вызывает непереносимость грибков. Недостаточный гидролиз мальтозы происходит из-за снижения синтеза ферментов мальтазы и изомальтазы, что является причиной диспепсических симптомов при употреблении продуктов, богатых мальтозой — пива, свеклы и т.д.
Психогенная непереносимость пищи
Этот вид пищевой непереносимости встречается нечасто, и причиной, как правило, является стрессовая ситуация в прошлом, которая в той или иной степени была связана с приемом определенных продуктов и блюд.
Например, если ребенка заставляли есть манку в детстве, это блюдо может быть невыносимым долгие годы. У одной пациентки в день свадьбы, когда она ела салат Оливье, изо рта начали выходить нематоды. После такого эпизода этот салат навсегда исчез из его рациона, так как при одной мысли возникла привычная рвота. Список таких примеров можно продолжить, лечение этой формы пищевой непереносимости должен проводить психотерапевт.
Принципы диагностики пищевой непереносимости
Диагностика пищевой аллергии включает три этапа:
- определение и доказательство взаимосвязи клинической реакции с пищей;
- дифференциальная диагностика аллергических реакций на пищу от других типов аллергических реакций;
- выявление и определение механизмов иммунологических реакций.
Сбор анамнеза аллергии на пищевые аллергии имеет большое значение. Для этого нужно ответить на следующие вопросы: аллергия в семье, перенесенные ранее аллергические реакции, реакции на прививки, сезонность заболевания, влияние климата, влияние погоды, связь с простудными заболеваниями, связь с менструацией и беременностью (у женщин), где и когда происходит нападение, влияние продуктов, влияние косметики, условия проживания и наличие животных в доме, условия труда.
Существует два основных варианта анамнеза пациента с пищевой аллергией. Первый вариант — когда сразу определяется четкая связь с продуктом, вызывающим аллергическую реакцию. Второй вариант — когда связь с продуктом, вызывающим аллергию, не может быть четко определена. В этом случае нужно обратить внимание на следующие факты:
- обострение имеющихся симптомов после еды;
- появление сочетанных синдромов после еды (кожного и желудочно-кишечного);
- наличие других атопических заболеваний у родственников и у больного (в частности, сенная лихорадка);
- появление симптомов после употребления спиртных напитков;
- трудности в течении болезни и отсутствие эффекта от применения обычных методов лечения;
- появление аллергических реакций во время прививок, вакцины от которых выращиваются на куриных эмбрионах.
Кожные пробы на пищевые аллергены, особенно у взрослых, не имеют большого диагностического значения. Известно, что пациенты с явной клинической аллергической реакцией на пищу нередко имеют отрицательные кожные пробы с использованием соответствующих экстрактов пищевых аллергенов. Еще одна причина ложноотрицательных кожных проб — отсутствие стабильности пищевых аллергенов в экстрактах. Провокационная сублингвальная проба: рассматриваемое средство в количестве нескольких капель или небольшой кусочек кладут под язык, если через 10-15 минут наблюдается отек слизистой оболочки рта, зуд и обострение симптомов основного заболевания (чихание , насморк, приступ астмы, тошнота, рвота, крапивница) тест считается положительным. При появлении вышеперечисленных симптомов пищу выплевывают, рот хорошо полоскают водой.
В 1941 году А. Х. Роу впервые предложил элиминационную диету для диагностики пищевой аллергии. Этот метод основан на исключении из рациона наиболее распространенных пищевых аллергенов. Было предложено четыре основных диеты: исключение молока и молочных продуктов, исключение злаков, исключение яиц и последний, четвертый вариант: исключение всех трех компонентов из пищи. Исключение некоторых продуктов из рациона должно быть полным, диета назначается на 1-2 недели с оценкой эффекта элиминации, при отсутствии эффекта диету меняют. При отсутствии эффекта от элиминационных диет рекомендуется проводить диагностическое голодание сроком 3-4 дня с приемом обычной или минеральной воды. Появление положительного эффекта говорит о связи болезни с пищей. В дальнейшем после голодания продукт постепенно вводят в рацион, оценивая его действие. Если выявлен продукт, вызывающий аллергию, его исключают из рациона.
В настоящее время для диагностики пищевой аллергии широко внедрен качественный и количественный анализ общих и специфических иммуноглобулинов Ig E, Ig G в сыворотке крови. Повышение титра антител к тому или иному продукту питания свидетельствует о наличии пищевой аллергии.
Хотите получить дополнительную информацию о проблемах с питанием?
Подпишитесь на журнал практической информации «Практическая диетология»!
Источники
- https://cosmetic-clinic.ru/blog/svyazany-li-problemy-s-kozhej-s-upotrebleniem-molochnyh-produktov-nuzhno-li-vsem-perestat-pit-molochku/
- https://www.centre-trichology.ru/uslugi/endokrinologiya/prolaktin-i-volosy/
- https://medvedev.ru/news/desyat-glavnykh-nelzya-pri-varikoze/
- http://belnico.by/paskoe/dlya-paczienta/derzhite-ravnovesie
- https://praktik-dietolog.ru/article/159.html








